- upjs.sk - Power point Склероза Multiplex
- jfmed.uniba.sk - Публикации от Медицинския факултет Jessenius, Sclerosis Multiplex
- solen.sk - Първите симптоми на Склероза Мултиплекс и значението на ранното лечение, Доц. д-р Владимир Донат, д.м. от II. неврологична клиника на SZU и FNsP F. D. Roosevelt, Банска Бистрица.
- solen.sk - MULTIPLEX AND AUTOIMMUNE CLEROSIS MULTIPLEX AND AUTOIMMUNE CLEROSIS MULTIPLEX AND AUTOIMMUNE CLEROSIS MULTIPLEX AND AUTOIMMUNE CLEROSIS MULTIPLEX AND AUTOIMMUNE CLEROSIS MULTIPLEX AND AUTOIMMUNE CLEROSIS, doc. MUDr. MUDr. Eleonóra Klímová, CSc., Department of Neurology, Faculty of Medicine, University of Košice
- solen.cz - Ново перспективно лечение на множествената склероза, доц . д-р Владимир Донат, CSc. и д-р Силвия Лауринкова, II. неврологична клиника SZU, FNsP F. D. Roosevelt, Банска Бистрица
- urologiepropraxi.cz - Sclerosis multiplex and male fertility (Склероза мултиплекс и мъжки фертилитет), доц. д-р Йозеф Маренчак, д.м., Братислава
- solen.sk - Склероза мултиплекс и необходимостта от интердисциплинарно сътрудничество, Франтишек Юрчага, д-р, MPH, Център за лечение на МС, болница "Свети Михаил", Братислава
- slovakradiology.sk - Интердисциплинарно лечение на пациенти със Sclerosis multiplex
Какво представлява множествената склероза? Какви са симптомите на множествената склероза?

Склерозата мултиплекс или множествената склероза е хронично заболяване на централната нервна система. Тя е най-честото възпалително-дегенеративно заболяване на нервната система. От нея страдат около 2,5 милиона души по света.
Най-чести симптоми
- Malaise
- Нарушения на речта
- Болка в окото
- Често желание за уриниране
- Депресия - потиснато настроение
- Двойно виждане
- Мускулна скованост
- Защита
- Изтръпване
- Еректилна дисфункция
- Нарушения на концентрацията
- Нарушения на паметта
- Нарушения на гълтането
- Разстройства на настроението
- Мускулна слабост
- Мускулни крампи
- Сърбяща кожа
- Въртене на главата
- Тремор
- Умора
- Тревожност
- Загуба на зрително поле
- Запек
- Замъглено зрение
- Влошаване на зрението
- Намаляване на либидото
Характеристики
Това е най-често срещаното възпалително-дегенеративно заболяване на нервната система. В развитите страни то е една от най-честите причини за преждевременна инвалидизация при предимно младото население.
Засяга приблизително 2,5 милиона души по света. Sclerosis multiplex = SM (използвано съкращение)
Жените са засегнати до 3 пъти по-често от мъжете. Пикът на заболеваемостта е между 25 и 35 години, но може да бъде диагностицирана и в детска възраст.
Множествената склероза има специфично географско разпространение. Най-често се среща при населението на скандинавските страни, т.нар. кавказка раса. От друга страна, много рядко се среща в южните райони около екватора и при чернокожото население.
Неотдавнашната миграция на населението по света предостави интересна информация за риска от развитие на множествена склероза при преместване от една държава в друга. Преместването преди 15-годишна възраст носи риска на държавата, в която лицето е израснало. Ако преместването е станало след 15-годишна възраст, рискът съответства на статистиката на държавата, в която лицето е емигрирало.
Причини
Факторите, свързани с околната среда, включват: 1:
- географска ширина
- нелекувани и повтарящи се инфекции (най-често вирусът на Ебщайн-Барр, който причинява инфекциозна мононуклеоза)
- стрес
- недостиг на витамин D
- тютюнопушене
- промени в нивата на половите хормони, особено в постнаталния период, което би могло да обясни по-високата честота при жените
Множествената склероза не е вродено заболяване. Не е доказано, че някой ген предава болестта. Въпреки това генетиката играе роля.
Доказателство за това е повишената честота в семействата с множествена склероза.
При роднините от първа степен рискът от диагностициране на множествена склероза е от 10 до 50 пъти по-висок, отколкото в семействата без заболяването.
Ако един от еднояйчните близнаци е диагностициран с множествена склероза, рискът от заболяване при другия близнак е до 30%.
За да продължим да обсъждаме същността на това заболяване, трябва да обясним няколко непознати термина.
Лимфоцити
Съществуват два вида.
Видове лимфоцити:
- Т-лимфоцити
- В-лимфоцити
Т-лимфоцитите са бели кръвни клетки, които се намират в тимуса, кръвта и лимфните възли.
Въз основа на определени признаци за разпознаване те могат да идентифицират вредителя и да го атакуват. Те също така призовават на помощ други възпалителни клетки. Така възниква възпалението.
В костния мозък се образуват В-лимфоцити. Когато се сблъскат с патоген, те се превръщат в плазмени клетки, които образуват антитела. Те могат ефективно да унищожат патогена.
И двата вида лимфоцити играят роля при множествената склероза.
Автоимунни заболявания
При автоимунните заболявания лимфоцитите разпознават собствените си тъкани като чужди и започват атака срещу тях.
По време на развитието на индивида се гарантира, че повечето от лимфоцитите, които биха разпознали собствената си тъкан като чужда, са унищожени навреме. Така те не достигат до лимфните възли и кръвта.
Лимфоцитите, които не са били строго селектирани, са приспани. Те не могат да се размножават. И все пак при определени обстоятелства те се активират.
Те могат да бъдат активирани от различните фактори на околната среда, които споменахме по-горе.
Миелин
Липопротеинът е мастната обвивка на нерва.
Тази обвивка покрива нервните влакна както в централната, така и в периферната нервна система.
Тя е много полезна обвивка. Освен че предпазва, тя позволява бързото провеждане на информацията в нерва. Когато тази обвивка се загуби, функцията на нерва се губи.
Нервите в периферията, например в ръцете и краката, са покрити от т.нар. шванови клетки. В гръбначния и главния мозък олигодендроцитите образуват миелинови клетки.
Лимфоцитите се придвижват към главния и гръбначния мозък
Централната нервна система е отделена от останалата част на тялото чрез кръвно-мозъчната бариера. Можете да си представите кръвно-мозъчната бариера като сито с много малки отвори, които не пропускат почти никакви молекули.
Като един от най-важните и чувствителни органи, тази защита гарантира, че чужди вещества, токсични елементи и някои лекарства не навлизат в мозъка. Тя също така предотвратява ненужни възпалителни реакции.
Активираните лимфоцити произвеждат възпалителни вещества, наречени цитокини, по-специално IL-2, INF-γ,TNF-α.
Тези цитокини предизвикват промяна в ендотела на кръвоносните съдове. Ендотелът става по-"лепкав". Лимфоцитите могат по-лесно да проникнат в кръвоносните съдове. Те започват да произвеждат протеолитични ензими, които разяждат кръвно-мозъчната бариера, нарушават защитната ѝ функция и проникват в тъканта на главния и гръбначния мозък.
Тук те предизвикват възпалителна реакция.
Впоследствие неспецифични Т и В лимфоцити проникват през нарушената кръвно-мозъчна бариера. Те могат да се заселят там и да произвеждат антитела.
Ролята на Т-лимфоцитите
Активирането на Т-лимфоцитите се извършва в лимфните възли. Тук Т-лимфоцитът се сблъсква с клетките, които му представят патогена. Рецепторът на Т-лимфоцита го разпознава. Това го активира и той е готов да предприеме атака.
Инициираният по този начин Т-лимфоцит се придвижва към ЦНС, където предизвиква възпалителен отговор. Целта на автореактивните Т-лимфоцити е миелиновата обвивка на нервните влакна, която се образува от олигодендроцити.
Основният градивен елемент на миелина е миелиновият основен протеин. Активираните Т-лимфоцити са насочени срещу него. MBP има сходна структура с EBV, HHV-6, HBV и др.
След като лимфоцитите в организма вече са активирани и насочени срещу тези вируси, много е вероятно Т-лимфоцитът да сбърка MBP с вируса и да започне да го унищожава.
Повиканите на помощ цитокини произвеждат токсични медиатори, които увреждат миелина. От увредения миелин започват да се отделят все повече токсични вещества, които насърчават възпалението и разрушават заобикалящата го среда.
Порочният кръг на разпространяващото се възпаление продължава.
Ролята на В-лимфоцитите в патогенезата на множествената склероза
Тяхната роля в патогенезата на множествената склероза е многостранна. Те произвеждат антитела (вътреклетъчни IgG, които обикновено са олигоклонални), цитокини (провъзпалителни TNFα и IL-6 и противовъзпалителни IL-10). Те са мощни антиген представящи клетки.
Образуване на възпалително огнище
Тъй като възпалителната реакция е насочена срещу миелина, във възпалителното огнище настъпва разрушаване на миелина.
Възпалителната реакция варира по степен. Обикновено тя е ограничена. Нервните влакна се увреждат и разрушават.
Механизмът на дегенерация на нервните влакна, по-специално на аксона, не е ясен.
Известно е обаче, че демиелинизираното нервно влакно губи способността си да провежда електрически ток. Увреденото нервно влакно се разпознава от лимфоцитите, които са в състояние да прекъснат влакното с помощта на така наречените перфорини.
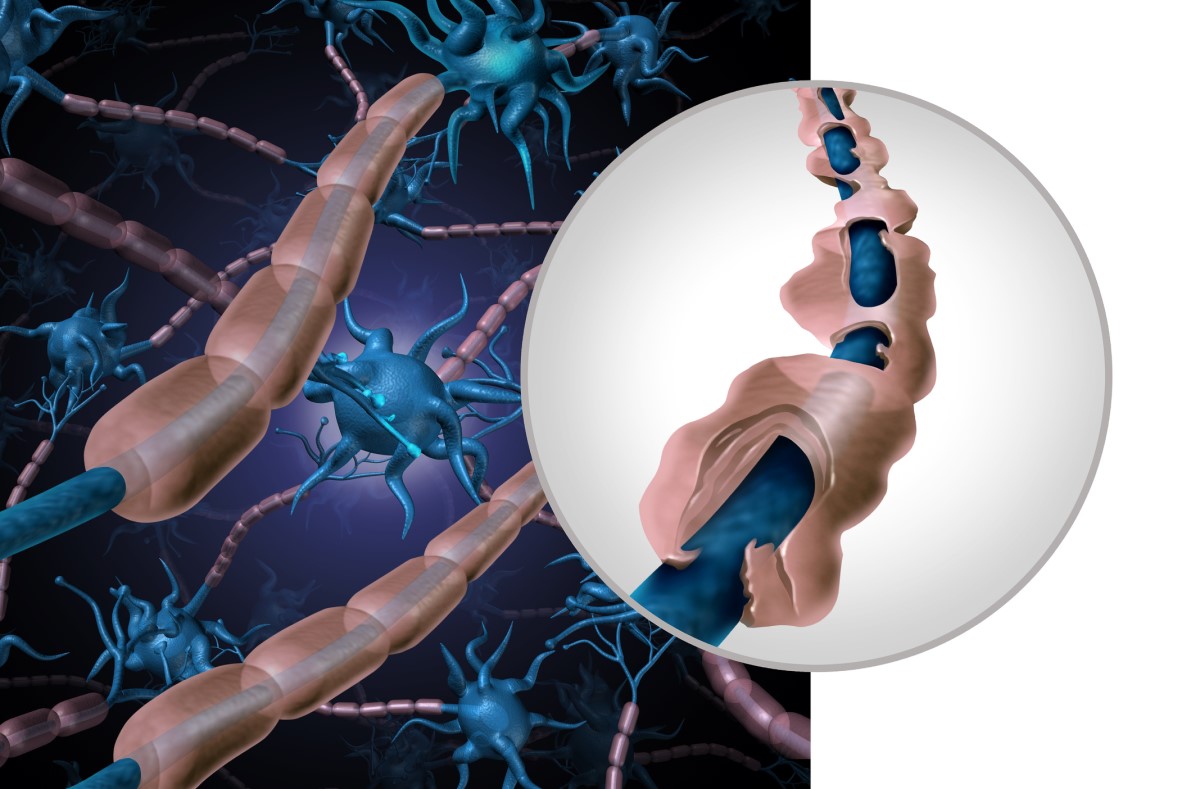
Количеството и разпределението на възпалителните отлагания, наречени плаки, е индивидуално.
Характерно за множествената склероза е разпределението около мозъчните вентрикули, т.е. перивентрикуларно. Отлаганията са разположени в характерна картина, наречена "пръстите на Доусън".
Те се образуват и точно под мозъчната кора (юкстракортикално), под тенориума в долните области на мозъка или в шийния отдел на гръбначния мозък.
Регенерацията на увредените нервни влакна в ЦНС за съжаление не е възможна.
Липсват растежни фактори и бързо се образува белег. Поради това загубата на влакна е необратима.
Възстановяването на увредения миелин е възможно само в ранните етапи на заболяването. Новообразуваният миелин обаче е по-тънък и по-къс. Повтарящите се възпалителни реакции и деструктивните процеси в миелина увреждат олигодендроцитите. По този начин регенеративната способност на клетката се губи напълно с течение на времето.
Този процес води до трайна инвалидизация на пациента.
Симптоми
Зрителни смущения като първи симптом на множествена склероза
Най-честият първи симптом на множествена склероза е неврит на зрителния нерв.
Обикновено той се проявява с едностранно нарушение на зрението. Разстройството може да бъде придружено от болка зад окото или болка при странични движения на окото. Съществуват два вида оптичен неврит, а именно екстраокуларен и интраокуларен.
Става въпрос за ретробулбарно засягане на нерва. Това означава, че възпаленият и демиелинизиран нерв се намира зад ретината. Поради това има несъответствие между офталмологичните находки и оплакванията на пациента. Пациентът се оплаква от нарушения в зрителното поле, понякога от усещане за замъглено зрение или дори загуба на зрението.
Офталмологът обаче не вижда очевидни нарушения на очната функция при офталмоскопския преглед.
Ако други черепно-мозъчни нерви, например тези, които инервират очните мускули, също са демиелинизирани, пациентите могат да страдат от двойно виждане (т.е. диплопия).
Замайване, нарушения на равновесието, треперене на крайниците, нарушения на говора
Засягането на малкия мозък се проявява с нарушена координация на движенията.
Може да се появи и тремор на крайниците. Пациентите го възприемат като невъзможност за извършване на по-деликатни движения.
Увреждането на други части на малкия мозък, т.нар. по-стари в развитието части, води до чувство на несигурност в пространството и трудности при поддържането на равновесие.
Пациентите страдат от дисметрия, проявяваща се с неточност при прицелване, например невъзможност да се уцели ключовата дупка, достигане на предмети, уцелване на окото при докосване на лицето и др.
Нарушенията на речта включват т.нар. церебрална или скандирана реч, дизартрия или неясен говор.
Слабост и изтръпване на крайниците или често препъване
Други симптоми на множествената склероза включват сензорни нарушения и централна пареза. Парезата е слабост на крайниците, свързана със спастичност. Парезата може да бъде с различна степен. Може да има лека слабост при натоварване, която може да се изпита като препъване при дълги разходки или несправяне с нормалните маршрути при туризъм или спорт.
Най-тежката степен е пълното обездвижване на крайника.
Смущения в уринирането и трудности в сексуалния живот
За пациента нарушенията на сфинктерната функция са особено неприятни.
Спонтанно лекарите не ги споменават. Много лекари се притесняват от въпроси, които биха поставили младия пациент на място. Най-често срещани са нарушенията в уринирането. Те включват т.нар. императивна микция, т.е. внезапно желание за уриниране със страх от подмокряне, невъзможност за уриниране, чести и повтарящи се инфекции на пикочните пътища или незадържане на урина.
До 60% от мъжете страдат от еректилна дисфункция.
Урологично-неврологичните разстройства са сред най-сериозните фактори за пониженото качество на живот на пациентите с хронични неврологични заболявания.
Стомашно-чревни разстройства
Тежките симптоми включват нарушения в преглъщането или дисфагия. Те включват аспирация на орално съдържание (течности, храна) в белите дробове.
Освен това пациентите често страдат от неясни усещания в областта на корема, придружени от спазми или болка. Те са свързани с нарушена функция и мотилитет на червата. Запекът (констипацията), диарията, трудното изхождане или невъзможността за адекватна дефекация не са рядкост.
За психичното здраве и емоционалните трудности при множествена склероза
След поставянето на диагнозата множествена склероза пациентите са в шок.
Лекарят не може да им обясни как точно са си докарали заболяването, какво са направили погрешно в живота си, че не са наследили болестта или не са се заразили с нея.
Въпреки това те са информирани за бързото развитие на болестта и необходимостта от дългосрочно лечение. Те откриват, че лечението няма да излекува напълно болестта, а само ще забави нейното развитие.
Много често те сърфират в интернет порталите. Четат истории на млади хора, които са били приковани към инвалидни колички скоро след поставянето на диагнозата.
Привидно неразрешимата ситуация поражда тревожност, депресия, емоционални колебания.
В по-късните етапи на заболяването прогресират когнитивните нарушения, трудностите с мисленето, паметта и поведението.
Ситуацията се влошава от патологичната умора, от която пациентите страдат от началото на заболяването.
Характерно за множествената склероза е, че умората се влошава в горещо време. Пациентите много трудно понасят повишените температури на околната среда.
С цел по-ефективно проследяване на прогресията на заболяването и количествено определяне на инвалидността и тежестта на симптомите при множествена склероза е разработена така наречената скала на Курцке за инвалидност и тежест (EDSS).
Тази скала оценява увреждането на седем функционални неврологични системи.
Тези системи са:
- зрение
- двигателна
- функции на багажника
- мозъчни функции
- сфинктери
- сетивни затруднения
- когнитивни функции
- умора
Лекарят решава какъв вид лечение да избере въз основа на стойността на EDSS. Той или тя разглежда доколко стабилно е заболяването или дали то прогресира въпреки лечението.
Диагностика
Магнитно-резонансна томография
Магнитният резонанс (МРТ) на главния и гръбначния мозък е едно от най-открояващите се изследвания.
Това образно изследване показва демиелинизиращи лезии, наречени плаки.
Находките са доста типични. Те включват множество хиперинтензивни (светещи) огнища в типични области на мозъка. Най-често те се откриват около вентрикулите, под мозъчната кора, в мозъчния ствол, в малкия мозък, върху зрителните нерви или в гръбначния мозък.
Важно е да се наблюдава дезактивирането на лезиите след прилагане на контрастното вещество гадолиний. Това т.нар. усилване на лезията показва прясна лезия. Това показва остротата на заболяването или припадъка.
Лумбална пункция
Изследването на цереброспиналната течност е съществена част от диагностичния процес.
Тя се взема чрез лумбална пункция.
Особено младите пациенти се страхуват най-много от тази процедура. Отказът от нея обаче забавя и възпрепятства по-нататъшната диагностика и в крайна сметка лечението.
Това е сравнително проста инвазивна процедура, която се извършва от опитни невролози.
Тя отнема приблизително 5 до 10 минути и може да се извърши в стаята на пациента или в кабинета за преглед.
След процедурата е важно да се спазва постлумбален режим. Режимът включва 24 часа покой на легло в хоризонтално положение на тялото, много течности и прием на кофеинови напитки или таблетки.
В допълнение към основната биохимична и цитологична картина, лабораторната оценка на лизата осигурява доказателства за синтез на интратекален имуноглобулин (IgG) чрез изоелектрично фокусиране (IEF). Този тест, въпреки че е неспецифичен, постига положителност при повече от 90 % от пациентите с множествена склероза.
Важен фактор е наличието на поне две олигоклонални IgG ленти, които присъстват само в лимфоцитите и отсъстват в серума. Това показва повишена активност на лимфоцитите в ЦНС.
Окончателната диагноза множествена склероза трябва да отговаря на така наречените критерии на Макдоналд.
Те са преразглеждани многократно, последно през 2017 г. В тях се описва т.нар. дисеминация в пространството и времето, която показва прогресия на заболяването.
Дисеминацията в пространството означава, че на ЯМР сканирането са налице нови демиелинизиращи лезии на точно определени места.
Дисеминацията във времето показва ситуация, при която са налице нови демиелинизиращи лезии, но и възпалителни.
Новата дефиниция на критериите на Макдоналд включва в дисеминацията във времето положителна ликворна находка, т.е. доказан олигоклонален компонент или интратекален синтез на имуноглобулин тип G (IgG). Тази находка също е показателна за налична възпалителна активност в ЦНС.
Според тези критерии диагнозата множествена склероза може да бъде поставена още при първото сканиране с ядрено-магнитен резонанс (ЯМР). От друга страна, трябва да се отбележи, че не съществува 100% надежден тест за потвърждаване или изключване на диагнозата множествена склероза.
Изследване на евокирани потенциали
Това е обективен и неинвазивен диагностичен метод, който се използва за откриване на клинично неми лезии в ЦНС.
Евокираните потенциали представляват отговор на ЦНС на точно определен стимул в периферията.
Те отразяват качеството на разпространение на възбудата и информацията по нервния път.
Различават се следните видове:
- зрителни (VEP)
- соматосензорни (SEP)
- слухови от мозъчния ствол (BAEP)
- моторни евокирани потенциали (MEPs)
При множествената склероза находката е забавяне на проводимостта или пълно блокиране на предаването на възбудата по нервния път, промяна във формата или липса на типичната форма на вълната.
Диференциална диагноза на множествената склероза
Съществуват много други заболявания, различни от множествената склероза, с демиелинизиращи промени в мозъка. По своето протичане и симптоми те могат да наподобяват и имитират множествена склероза.
Правилното диагностично заключение за множествена склероза включва изключването на тези най-често срещани заболявания:
- Паранеопластични синдроми
- Тумори на главния или гръбначния мозък
- Лимфом на ЦНС
- Дисцепатия с компресия на шийния или гръдния гръбначен мозък
- Артериовенозни съдови малформации
- Невроборелиоза
- Васкулит на ЦНС
- Ревматоиден артрит
- Наследствени спинални/спиноцеребеларни атаксии
- Левкодистрофия с начало в зряла възраст
- Митохондриални заболявания
- Инсулт
- Дефицит на витамин В12 и фолат
- Заболяване от целиакия
- Хепатит В
- Болест на Фабри
- Тиреопатия
- Хематологични заболявания (тромбофилия, моноклонална гамопатия, антифосфолипиден синдром)
- Посттравматична демиелинизация
Обучение
Клинично изолираният синдром (КИС) е най-първият пристъп, първият епизод на неврологични симптоми. Той се причинява от демиелинизираща лезия на ЦНС, засягаща центрове в главния и гръбначния мозък на мястото, което може да се отнесе към заболяването.
Тези първи симптоми трябва да продължат поне 24 часа.
В повечето случаи през следващия период се развива определена форма на множествена склероза, най-често рецидивиращо-ремитентна форма на множествена склероза. Много е важно КИС да се разпознае рано и да се започне лечение възможно най-скоро.
Дефинитивната множествена склероза се разделя на няколко форми въз основа на протичането
1. Релапсиращо-ремитентна форма на множествена склероза (РРСМ)
Среща се в приблизително 85 % от случаите.
Тя се характеризира с т.нар. пристъпи на заболяването. След отзвучаване на симптомите чрез остро лечение (най-често кортикотерапия) клиничното състояние на пациента се коригира напълно или в достатъчна степен. Това е последвано от различен по продължителност период без симптоми, който се нарича ремисия.
Тази фаза на редуване на пристъпи с период на ремисия продължава приблизително 10 до 15 години.
След това тя може да премине във вторична хронична прогресивна форма (SPSM).
2. Вторична прогресивна форма на множествена склероза (SPSM)
След всеки пристъп настъпва само непълна ремисия. Клиничното състояние постепенно се влошава, увреждането на отделни неврологични области се задълбочава и инвалидността на пациента става по-изразена (увеличава се броят на EDSS).
Диагнозата SPSM се поставя ретроспективно въз основа на наличието на прогресивно влошаване след първоначалното протичане на RRSM.
3. Първична прогресивна форма на множествена склероза (ППСМ)
Приблизително при 10% от пациентите се наблюдава трайно клинично влошаване от началото на заболяването.
Протичането е без пристъпи, т.е. без периоди на влошаване и последващо затишие.
Склероза мултиплекс и бременност
Множествената склероза обикновено засяга млади жени, които се намират в разгара на репродуктивния си период. Ето защо е естествено пациентите да се притесняват за протичането на бременността. Как болестта влияе на бременността, шестмесечната възраст или кърменето?
Един от основните въпроси е съвместимостта на бременността с лечението на множествена склероза и възможността за раждане на здраво новородено.
Самата множествена склероза не увеличава риска от усложнения по време на бременността.
Продължителното лечение може да представлява риск. Ето защо всяка пациентка с ДМТ трябва да даде приоритет на планираната бременност и да се консултира предварително със своя невролог.
В миналото бременността не се е препоръчвала за пациентки с множествена склероза поради повишения риск от рецидив.
В днешно време, според някои автори, бременността се счита по-скоро за защитен фактор за развитието на болестта. Това се обяснява с т.нар. фето-утробна имунопоносимост.
Наблюдава се намаляване на активността на провъзпалителните Th1 лимфоцити и увеличаване на активността на противовъзпалителните Th2 лимфоцити.
При бременните жени с множествена склероза не се наблюдават съществени разлики в продължителността на бременността, протичането на плода или теглото на новороденото при раждане. Конкретният вид раждане (естествено или цезарово сечение) зависи от неврологичните и гинекологичните данни на всяка пациентка.
Използването на епидурална анестезия не е противопоказано.
Най-рисковият период по отношение на честотата на рецидивите настъпва 3-6 месеца след раждането.
Поради високото ниво на пролактин, който има провъзпалителен ефект и увеличава риска от рецидив, не се препоръчва кърмене за повече от 4 месеца.
От 6-ия месец след раждането жената трябва да възобнови приема на ДМТ, който е приемала преди бременността.

Множествена склероза и ваксинация
Ваксинацията е важен етап в историята на човечеството. Тя има незаменимо място в превенцията на заразните инфекциозни заболявания. Ето защо въпросът за целесъобразността на използването ѝ при заболявания, които носят автоимунни характеристики, като множествената склероза, е основателен.
Първото съображение тук е съотношението риск-полза.
Ваксинацията с ваксини, съдържащи неживи щамове, не представлява висок риск от нежелани ефекти. За разлика от тях ваксините с живи атенюирани (отслабени) микроорганизми могат да носят потенциал за инфекция при лица с увредена имунна система.
ДМТ, използвани при лечението на множествена склероза, могат да намалят ефективността на ваксината или да увеличат риска от инфекциозни усложнения.
Поради това към ваксинацията трябва да се подхожда с повишено внимание и да се направи индивидуална оценка на състоянието на пациента, имунния профил и активността на заболяването. Ако се налага ваксинация, се препоръчва използването на неживи ваксини.
Ако настъпи тежък рецидив, е необходимо да се изчака поне 4-6 седмици за период на ремисия.
Как се третира: заглавие Sclerosis multiplex - Множествена склероза
Как се лекува множествена склероза? Колкото по-рано, толкова по-добре...
Покажи повечеTelevízna relácia o roztrúsenej skleróze
Множествена склероза се лекува от
Други имена
Интересни ресурси
Подобни