- my.clevelandclinic.org - Хепатит при възрастни
- medicinenet.com - Жълтеница при възрастни (хипербилирубинемия)
- niddk.nih.gov - Какво представлява вирусният хепатит?
- medicalnewstoday.com - Всичко, което трябва да знаете за хепатита
- solen.sk - Неонатална жълтеница, Klaudia Demová, MUDr. Mária Füssiová, MUDr. Monika KovácsováКлиника по неонатология, FNsP Nové Zámky
- my.clevelandclinic.org - Синдром на Гилбърт
Жълтеница - симптом не само на хепатит. Какво представлява и какво я причинява?
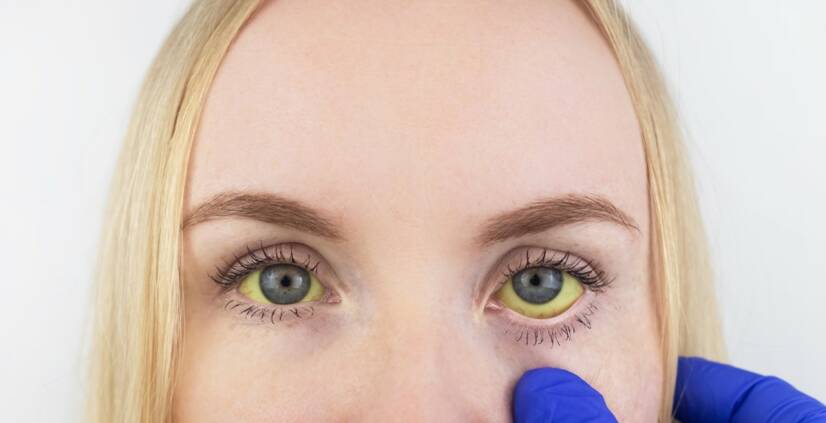
Жълтеницата (иктер) е жълтеникаво оцветяване на тъканите. Причинява се от повишената концентрация на билирубин - жлъчен оцветител. Малко увеличение (субиктер) може да се наблюдава по бялото на очите и по мекото небце. Жълтеницата не е заболяване сама по себе си. Жълтеницата е симптом на заболяване.
Най-чести симптоми
- Malaise
- Коремна болка
- Главоболие
- Болки в ставите
- Болка в крайниците
- Мускулна болка
- Треска
- Повишена телесна температура
- Гадене
- Диария
- Нарушено храносмилане
- Подуване на крайниците
- Островът
- Болка в дясната страна
- Изпражнения с кръв - кръв в изпражненията
- Лека табуретка
- Сърбяща кожа
- Тъмна урина
- Умора
- Вода в корема
- Жълти бял цвят на очите
- Winterreise
- Жълтеникава кожа
- Объркване
- Увеличаване на черния дроб
Характеристики
Жълтеницата има много причини - от по-малко сериозни като камъни в жлъчката, през хепатит до тумори. Най-често тя означава заболяване на черния дроб или жлъчния мехур и жлъчните пътища.
Жълтеницата се причинява от повишено ниво на билирубин в кръвта. Тя се нарича хипербилирубинемия.
Нормалните нива на билирубина варират от 2,0 до 17 ммол/л. За хипербилирубинемия обикновено се говори, когато нивото е по-високо от 20 ммол/л.
Билирубинът е нормален разпаден продукт от катаболизма на хема. Хемът е съставна част на хемоглобина, червения кръвен пигмент. Следователно той се образува при разрушаване на червените кръвни клетки.
При нормални обстоятелства билирубинът претърпява конюгация в черния дроб, което го прави водоразтворим. След това се отделя с жлъчката в стомашно-чревния тракт. По-голямата част от билирубина се отделя с изпражненията като уробилиноген и стеркобилин (продукт от метаболитното разграждане на уробилиногена).
Приблизително 10 % от уробилиногена се реабсорбира в кръвта и се отделя от бъбреците.
Много бебета се раждат с високи нива на билирубин, което води до състояние, наречено неонатална жълтеница, която причинява жълто оцветяване на кожата и очите на бебетата.
Това състояние възниква, тъй като при раждането черният дроб често все още не е напълно способен да преработва билирубина. Това е временно състояние. Обикновено то се коригира в рамките на няколко седмици.
Причини
Повишеното ниво на билирубина, което причинява жълтеница, може да се класифицира въз основа на патологичната продукция. То се разделя на прехепатално (повишена продукция на билирубин), чернодробно (при дисфункция на черния дроб) и постхепатално (при обструкция на каналите).
Прехепатална жълтеница
При този вид жълтеница се наблюдава повишено производство на неконюгиран хемоглобин, който черният дроб не е в състояние да преработи.
Тя се дължи на прекомерното разграждане на червените кръвни клетки. Това причинява неконюгирана хипербилирубинемия.
Не е налице чернодробно увреждане.
Чернодробна жълтеница
При чернодробната или хепатоцелуларната жълтеница се наблюдава неправилно функциониране на чернодробните клетки. Черният дроб губи способността си да конюгира билирубина. В случаите, когато е налице и цироза, се наблюдава известна степен на обструкция.
Това води до повишаване на неконюгирания и конюгирания билирубин в кръвта, което понякога се нарича "смесена картина".
Постхепатална жълтеница
Постхепаталната жълтеница се отнася до нарушение на оттичането на жлъчката. Билирубинът не се отделя и се конюгира в черния дроб, което води до конюгирана хипербилирубинемия.
В таблицата са изброени основните представители според формата на иктер
| Прехепатален иктер | Чернодробен иктер | Постхепатален иктер |
|
|
|
Симптоми
В допълнение към жълтото оцветяване на кожата и бялото на очите, пациентът може да страда и от други симптоми:
- светло оцветени изпражнения
- тъмно оцветена урина
- сърбеж по кожата
- гадене и повръщане
- ректално кървене
- диария
- треска и втрисане
- слабост
- загуба на тегло
- загуба на апетит
- объркване
- коремна болка
- главоболие
- подуване на краката
- подуване и издуване на корема поради натрупване на течност (асцит)
Диагностика
Диагнозата се поставя въз основа на анамнеза, когато човек се оплаква от здравословни проблеми. Освен това жълтото оцветяване на кожата и очите се вижда външно.
Следва вземане на кръвна проба и оценка на чернодробните параметри (ALT, AST, ALP, GGT).
Повече информация също в статията:Какво показват чернодробните тестове? Какво означават повишените стойности?
След това се извършват образни методи като SONO/USG, ERCP, MRCP, CT, MRI (и други според необходимостта и свързаните симптоми).
Най-често срещаните заболявания, причиняващи жълтеница
Вирусен хепатит
Вирусният хепатит е инфекция, която причинява възпаление и увреждане на черния дроб. Известни са няколко вида хепатит. Те се наричат вируси на хепатит А, В, С, D и Е.
Хепатит А и хепатит Е обикновено се разпространяват чрез контакт с храна или вода, които са били замърсени с изпражненията на заразен човек.
Хората могат да се заразят с хепатит Е и чрез консумация на недостатъчно сготвено свинско, еленско месо или ракообразни.
Заразените хора имат симптоми от 2 до 7 седмици след контакта с вируса. Пациентите с хепатит А обикновено се възстановяват след няколко седмици без лечение. В някои случаи симптомите могат да продължат до 6 месеца.
Тези симптоми могат да включват: 1:
- жълтеникави очи и кожа - жълтеница
- тъмножълта урина
- диария
- умора
- треска
- болки в ставите
- загуба на апетит
- гадене
- коремна болка
- повръщане
В редки случаи хепатит А може да доведе до чернодробна недостатъчност. Чернодробната недостатъчност, дължаща се на хепатит А, е по-честа при възрастни над 50 години и при хора, които имат други чернодробни заболявания.
В допълнение към типичната клинична картина, хепатит А се диагностицира чрез кръвен тест за наличие на IgM антитела срещу хепатит А.
Как мога да се предпазя от вирусния хепатит А? Като се ваксинирам. След преодоляването на хепатит А пациентът получава и доживотен имунитет.
Хепатит В
Острият хепатит В е краткотрайна инфекция. При някои хора симптомите могат да продължат няколко седмици. В някои случаи симптомите продължават до 6 месеца. Понякога организмът може да се пребори с инфекцията и вирусът изчезва.
Ако организмът не е в състояние да се пребори с вируса, той не изчезва и се появява хронична инфекция с хепатит В. Повечето здрави възрастни и деца над 5-годишна възраст, които се разболеят от хепатит В, се възстановяват и не развиват хронична инфекция с хепатит В.
Хроничният хепатит В е дългосрочна инфекция. Вероятността за развитие на хроничен хепатит В е по-голяма, ако пациентът е бил заразен с вируса като малко дете. Около 90% от децата, заразени с хепатит В, развиват хронична инфекция.
Около 25 до 50 % от децата, заразени на възраст между 1 и 5 години, имат хронична инфекция. Само около 5 % от хората, които са се заразили за първи път като възрастни, развиват хроничен хепатит В.
Инфекцията с хепатит В е по-разпространена в някои части на света, като например в Африка на юг от Сахара и в някои части на Азия. В тези райони 8 % или повече от населението е заразено.
Вероятността за заразяване с хепатит В е по-голяма, ако детето е родено от майка с хепатит В. Вирусът може да се предаде от майката на детето по време на раждането.
По-вероятно е хората да се заразят с хепатит В, ако:
- са заразени с ХИВ, тъй като хепатит В и ХИВ се разпространяват по сходен начин
- са живели или са правили секс с човек, който е болен от хепатит В
- са имали повече от един сексуален партньор през последните 6 месеца или имат анамнеза за болест, предавана по полов път
- са мъже, които правят секс с мъже
- употребяват наркотици чрез инжектиране
- работят в професия, като например в сферата на здравеопазването, където по време на работа влизат в контакт с кръв, игли или телесни течности
- живеят или работят в заведение за хора с увреждания в развитието
- имат диабет
- имат хепатит С
- живеят или пътуват често в части на света, където хепатит В е разпространен
- са били на бъбречна диализа
- живеят или работят в затвор
- са имали кръвопреливане или трансплантация на органи преди средата на 80-те години на миналия век
Остри усложнения на хепатит В
В редки случаи острият хепатит В може да доведе до остра чернодробна недостатъчност. Това е състояние, при което черният дроб внезапно отказва. Хората с остра чернодробна недостатъчност може да се нуждаят от чернодробна трансплантация.
Хронични усложнения на хепатит В
Хроничният хепатит В може да доведе до:
- Цироза - белези от тъкан заместват здравата чернодробна тъкан и не позволяват на черния дроб да функционира нормално. Белезите от тъкан също така частично блокират притока на кръв през черния дроб. Когато цирозата се влоши, черният дроб започва да отказва.
- Чернодробна недостатъчност - Черният дроб се уврежда тежко и спира да функционира. Чернодробната недостатъчност е последният стадий на чернодробното заболяване. Хората с чернодробна недостатъчност може да се нуждаят от чернодробна трансплантация.
- Рак на черния дроб - Хората с хроничен хепатит В провеждат редовни кръвни и ултразвукови прегледи. Откриването на рака в ранен стадий увеличава шансовете за излекуването му.
Диагностиката на хепатит В включва анамнеза, физически преглед и кръвни тестове за откриване на антитела срещу хепатит В. Извършва се ултразвуково изследване, а в редки случаи е необходима чернодробна биопсия.
Лечението на хепатит В започва едва в хроничния стадий. Използват се антивирусни препарати (ламивудин, адефовир, ентекавир) и пегинтерферон алфа-а2 (Pegasys).
Как мога да се предпазя от вирусен хепатит В?
Ваксинацията осигурява най-ефективната защита срещу хепатит В. В допълнение към ваксината срещу вируса на хепатит В се предлага комбинирана ваксина, която осигурява защита и срещу хепатит А.
Същинската ваксинация следва различни схеми на ваксиниране. Обикновено са необходими 3 инжекции на различни интервали от време. Помолете личния си лекар да ви предпише и постави ваксината.
Хепатит С
Острият хепатит С е краткотрайна инфекция. Симптомите могат да продължат до 6 месеца. Понякога организмът ви може да се пребори с инфекцията и вирусът изчезва.
Хроничният хепатит С е дългосрочна инфекция. Хроничният хепатит С се появява, когато организмът не е в състояние да се пребори с вируса. Приблизително 75-85% от хората с остър хепатит С развиват хроничен хепатит С.
Ранното диагностициране и лечение на хроничния хепатит С може да предотврати увреждането на черния дроб. Без лечение хроничният хепатит С може да причини хронично чернодробно заболяване, цироза, чернодробна недостатъчност или рак на черния дроб.
Хора, изложени на риск от хепатит С:
- Употребяващи наркотици чрез инжектиране
- получили кръвопреливане или претърпели трансплантация на органи преди 1992 г.
- пациенти с хемофилия и получаващи фактори на кръвосъсирването преди 1987 г.
- пациенти на диализа
- работещи с кръв или заразени игли
- татуировки или пиърсинг
- работещи или живеещи в затвор
- родени от майка с хепатит С
- заразени с ХИВ
- хора с повече от един сексуален партньор през последните 6 месеца или хора, които в миналото са имали болест, предавана по полов път
- мъже, които правят или са правили секс с мъже
- сексуални партньори на заразени лица
Диагностиката на хепатит С включва анамнеза, физикален преглед и кръвни тестове за откриване на антитела срещу хепатит С, тест за РНК на хепатит С и откриване на генотипа на вируса.
Извършва се ултразвуково изследване, а в редки случаи е необходима чернодробна биопсия.
При лечението на хепатит С се използват лекарства: пегилиран интерферон, антивирусни препарати - рибавирин, даклатасвир, елбасвир, ледипасвир, омбитасвир, дасабувир. Лечението продължава 8-24 седмици. То зависи от генотипа на вируса, тежестта на чернодробното увреждане, предишното лечение на хепатит С.
Как мога да се предпазя от вирусен хепатит С?
Не съществува ваксина срещу вирусен хепатит С, но тя все още е в процес на разработване. Затова е необходимо да се следват определени насоки:
- Не споделяйте игли или други материали, използвани за приготвяне на наркотици.
- Носете ръкавици, ако трябва да докосвате кръвта на друг човек или отворени рани
- Уверете се, че вашият татуист или пиърсингър използва стерилни инструменти и неотваряно мастило
- не споделяйте лични вещи като четки за зъби, самобръсначки или нокторезачки
- избягвайте безразборното поведение
Хепатит D
Вирусът на хепатит D е рядко срещан. Заразяването може да стане само при инфекция с вируса на хепатит В.
Можете да се предпазите от хепатит D, като се предпазите от хепатит В. Това означава да си поставите ваксина срещу хепатит В.
Краткотрайна инфекция е острият хепатит D. Симптомите на острия хепатит D са същите като тези на всеки вид хепатит и често са по-тежки.
Хроничният хепатит D е дългосрочна инфекция. Хроничният хепатит D се появява, когато организмът ви не може да се защити от вируса и той не изчезва.
Усложненията настъпват по-често и по-бързо при хора с хроничен хепатит В и D, отколкото при хора, които имат само хроничен хепатит В.
Неонатална жълтеница
Жълтеницата е най-често срещаното състояние, което изисква медицински грижи и хоспитализация при новородените.
Тя засяга до 60-85% от зрелите новородени.
Жълтото оцветяване на кожата и склерите при новородените с жълтеница е резултат от натрупването на неконюгиран билирубин. При повечето бебета неконюгираната хипербилирубинемия отразява нормално преходно явление.
При някои бебета обаче може да се наблюдава прекомерно повишаване на серумните нива на билирубина. Това може да бъде причина за безпокойство. Неконюгираният билирубин е невротоксичен и може да причини смърт на новороденото и неврологични последици за цял живот при оцелелите бебета (керниктер).
Рисковите фактори за неонатална жълтеница включват:
- Раса: Честотата е по-висока при източноазиатците и американските индианци и по-ниска при африканците/африканските американци.
- География: Разпространението е по-високо при населението, живеещо на голяма надморска височина. Например при гърците, живеещи в Гърция, разпространението е по-високо, отколкото при тези, живеещи извън Гърция.
- Генетичен и фамилен риск: Разпространението е по-високо при бебета с братя и сестри, които са имали значителна неонатална жълтеница, и особено при бебета, чиито по-големи братя и сестри са били лекувани от неонатална жълтеница. Разпространението е по-високо и при бебета с мутации/полиморфизми в гени, кодиращи ензими и протеини, участващи в метаболизма на билирубина. То е по-високо и при бебета с хомозиготен или хетерозиготен дефицит на глюкозо-6-фосфатаза дехидрогеназа (G-6-PD) и други наследствени хемолитични анемии. Комбинациите от тези генетични варианти влошават неонаталната жълтеница.
- Хранене: Честотата е по-висока при кърмачета, които не са кърмени или получават неадекватно хранене. Механизмът на това явление не е напълно изяснен. Ако обаче се включи неадекватното хранене, повишената ентерохепатална циркулация на билирубина вероятно допринася за удължаването на жълтеницата.
- Майчини фактори: По-висока е честотата при кърмачетата на майки диабетички. Употребата на някои лекарства може да увеличи честотата, докато други лекарства я намаляват. Някои билкови лекарства, приемани от кърмачка, очевидно могат да влошат жълтеницата при кърмачето.
- Тегло при раждане и гестационна възраст: Честотата на заболяването е по-висока при недоносените деца и децата с ниско тегло при раждане.
- Вродени инфекции
Стойностите на билирубина над 1,5 mg/dl (26 µmol/l) се считат за анормални. Жълтеницата се проявява клинично при стойности над 5 mg/dl (86 µmol/l).
Лечение
Целта на лечението на неконюгираната хипербилирубинемия е да се поддържат концентрациите на билирубина в граници, в които рискът от невротоксичност на билирубина е нисък.
Каузалното лечение на хипербилирубинемията се основава на лечението на причиняващото заболяване. То е възможно само след като е поставена правилна диагноза на основното заболяване след задълбочен диференциално-диагностичен анализ на пациента въз основа на анамнезата, клиничните симптоми, лабораторните и образните изследвания.
Симптоматичното лечение включва оптимизиране на ентералното хранене, фототерапия, обменно кръвопреливане и фармакологична интервенция.
Фототерапията намалява концентрациите на билирубин. Тя действа чрез светлинно разграждане на билирубина в кожата в нетоксични продукти, които се отделят от организма независимо от чернодробната функция.
Светлинно лъчение с определена дължина на вълната действа върху неконюгирания билирубин, като го превръща във водоразтворима форма. Тази форма може да бъде отделена от организма с урината.
Синдром на Жилбер
Синдромът на Жилбер не е заболяване в класическия смисъл на думата. По-скоро това е често срещан и доброкачествен наследствен вариант на метаболизма на билирубина, който може да се появи при до 6% от населението. Мутиралият ген се нарича UGT1A1.
Хората със синдрома на Жилбер не произвеждат достатъчно чернодробни ензими, за да поддържат нормални нива на билирубина. В резултат на това в организма се натрупва излишен билирубин. Получава се хипербилирубинемия.
Симптоми
Приблизително 1 от 3 души със синдрома на Жилбер нямат никакви симптоми. Те откриват състоянието си едва след като им бъдат направени кръвни изследвания за други заболявания.
Сред пациентите със симптоми най-честият симптом е жълтеницата, причинена от повишените нива на билирубин в кръвта. Жълтеницата може да оцвети кожата и бялото на очите в жълто, но не е вредна.
Понякога се среща и при хора със синдрома на Жилбер:
- тъмно оцветена урина или глинени изпражнения
- затруднена концентрация на вниманието
- замайване
- стомашно-чревни проблеми, като болки в корема, диария и гадене
- умора
- грипоподобни симптоми, включително треска и втрисане
- загуба на апетит
Диагнозата на заболяването се поставя въз основа на типичната клинична картина и кръвните изследвания:
- чернодробни функционални тестове и измерване на нивата на билирубина.
- генетични тестове за наличие на генна мутация, която причинява синдрома на Гилбърт
Прогноза
Жълтеницата може да предизвика жълтеникав външен вид, който може да бъде обезпокоителен. Въпреки това жълтеницата и синдромът на Жилбер не изискват лечение.
Камъни в жлъчния мехур
Жлъчният мехур е малък крушовиден орган от дясната страна на корема, точно под черния дроб. Неговата функция е да съхранява жлъчката, която се образува в черния дроб.
Образуването на камъни в жлъчния мехур (холецистолитиаза) може да доведе до болка в горната дясна част на корема или в средата в областта на стомаха.
Възможно е да изпитвате болка в жлъчния мехур по-често след консумация на храни с високо съдържание на мазнини, като например пържени храни. Болката обаче може да се появи почти по всяко време.
Болката, причинена от камъни в жлъчката, обикновено трае само няколко часа, но може да бъде силна.
Ако камъните в жлъчката не се лекуват или не се разпознаят, симптомите могат да се влошат. Симптомите могат да включват: 1:
- висока температура
- учестено сърцебиене
- пожълтяване на кожата и бялото на очите (жълтеница)
- сърбеж по кожата
- диария
- втрисане
- объркване
- загуба на апетит
Горепосочените симптоми се появяват при възпаление на жлъчния мехур, когато камъни в жлъчните пътища (холедохолитиаза) или при панкреатит (възпаление на панкреаса).
Камъните в жлъчния мехур могат да бъдат холестеролни камъни, които се образуват при излишък на холестерол, или пигментни камъни, които се образуват при излишък на билирубин. Малките камъни със сгъстена жлъчка в жлъчния мехур се наричат жлъчна утайка или утайка.
Диагнозата се поставя с помощта на абдоминален ултразвук или компютърна томография на корема. В неясни случаи диагнозата се поставя с помощта на радионуклидно сканиране на жлъчния мехур и лабораторни изследвания с установяване на хипербилирубинемия (повишен билирубин) и повишени чернодробни показатели.
Лечение
Лечението на асимптоматични пациенти включва лекарства за разреждане на жлъчката (дезоксихолева и урсодезоксихолева киселина), спазмолитици (лекарства за облекчаване на спазми) и аналгетици за болката и антибиотично лечение на възпалението.
При заседнал камък в жлъчните пътища трябва да се приложи ERCP (ендоскопска ретроградна холангиоскопия). ERCP едновременно идентифицира камъка и може да го отстрани.
Ултразвуковото разбиване на камъни (литотрипсия) е в упадък поради малкия успех. Когато в жлъчния мехур има голям брой камъни, отстраняването на жлъчния мехур най-често се извършва чрез холецистектомия. Холецистектомията се извършва лапароскопски.
Как се третира: заглавие Жълтеница
Лечение на жълтеницата
Покажи повечеХепатит се лекува от
Други имена
Интересни ресурси