Как се лекува коксартрозата? Медикаменти, упражнения за след операция на ставата
Защо да започнете лечението на коксартрозата възможно най-скоро?
Лечението на артрозата трябва да започне още при първите признаци и да забави или спре дегенеративния процес в ставата. Ако не се лекува и сигналите на организма се пренебрегват, разрушителният процес в тазобедрената става може да се развие ускорено.
В допълнение към самата болка и ограничаването на движенията в ставата, в опорно-двигателния апарат на човека може да се развие сложен мускулен дисбаланс.
При болка е типично аналгетичното ходене. Това се отнася до ходене, което "щади" увредената става и натоварва повече другата.
Продължителното претоварване на противоположната тазобедрена става може да доведе до бързо износване и артроза в другата, здрава става.
Налице е неправилно положение на гърба и наклонена позиция на таза, което от своя страна се отразява на стойката на трупа, раменете и главата.
След определен период от време е възможна появата на мускулни болки дори в най-външните части на тялото.

Лечение на коксартрозата
Лечението на артрозата на тазобедрената става се разделя на консервативно и хирургично.
Основната цел на лечението на артрозата е да се отложи инвазивното лечение, а именно изкуственото тазобедрено протезиране. То винаги зависи от обективните и субективните симптоми на пациента и от съгласието му с лекаря.
Обикновено се прилага консервативно лечение. Впоследствие се оценяват резултатите, за да се определи целесъобразността и необходимостта от операция. Ако болката на пациента е напреднала и остра, се препоръчва незабавно ставно протезиране (ендопротезиране).
Консервативно лечение
Консервативното лечение е насочено към премахване на болката, увеличаване на подвижността на ставите, укрепване на отслабените мускули, отпускане на претоварените мускули, контрол на теглото, модифициране на физическата активност и обучение в правилна ергономия за работа и нормални ежедневни дейности.
Основните представители на фармакологичното лечение са аналгетиците, нестероидните противовъзпалителни средства и хондропротекторите.
Лечението се основава на ефективно локално подхранване на ставата под формата на хиалуронова киселина, колаген и други хондропротективни средства. Лекарят прилага безболезнени инжекции директно във вътрешната страна на ставната капсула на увредената става.
Консервативното лечение включва пасивна терапия, при която се използват положителните ефекти на физикалната терапия, като електротерапия, фототерапия, ултразвук, термотерапия или хидротерапия.
Изборът на конкретен вид терапия винаги зависи от желания ефект, който обикновено е аналгетичен (обезболяващ) и лечебен (регенериращ).
Физиотерапията е неразделна част от терапията на артрита. Рехабилитацията се назначава от лекаря както превантивно, така и в предоперативната и следоперативната фаза на лечението.
Коксартрозата е една от най-честите ортопедични диагнози, с които се сблъскват физиотерапевтите в амбулаториите, болниците и институтите за рехабилитация.
При съвместните сеанси физиотерапевтът отпуска и мобилизира тазобедрената става, сакроилиачната става и ставите на шийния отдел на гръбначния стълб на пациента. С помощта на меки и мануални техники той повлиява и премахва мускулните спазми.
Практикува упражнения с пациента, особено за укрепване и стабилизиране на седалищните мускули и мускулите в близост до тазобедрената става.
Коксартроза и упражнения
Физиотерапевтът подбира специфични упражнения в зависимост от целта на терапията и здравословното състояние на пациента. Упражненията варират в профилактичната фаза, предоперативната фаза и следоперативната фаза.
След операцията пациентът спазва определени принципи и ограничения на движението (да не се кръстосват краката, да се седи ниско, да се натоварва силно тазобедрената става, да се прави прекомерна ротация и т.н.).
Най-често използваното упражнение е седалищният мост, който се използва за укрепване на седалищните мускули.
Пациентът лежи с целия си гръб и главата върху мека постелка, като краката са свити в коленете. Между постелката и гръбначния стълб няма разстояние. Краката са залепени за постелката по цялата им дължина, а ръцете са свободно поставени до тялото. Наблюдава се редовно диафрагмено и коремно дишане.
С издишване пациентът постепенно отлепва прешлените от постелката прешлен по прешлен и повдига таза към тавана. Той свива и ангажира седалищните мускули.
Пациентът остава в по-високата позиция. Вдишва и издишва няколко пъти в ребрата, но не позволява свиване на седалищните мускули.
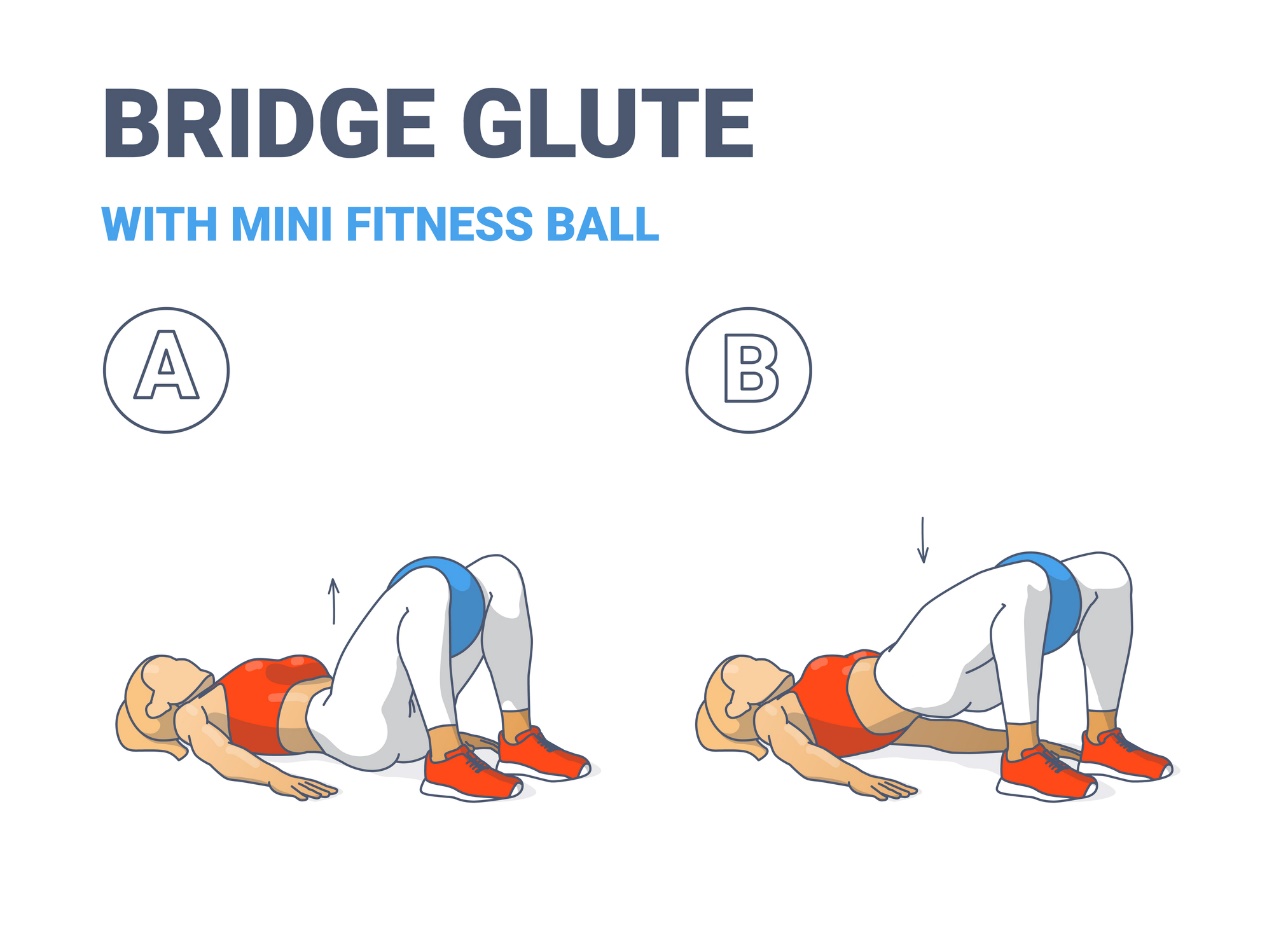
След това с издишване пациентът бавно и плавно ляга обратно на постелката в изходно положение и отпуска глутеалните мускули. За безопасност на упражнението пациентът може да постави мека гимнастическа топка или възглавничка между бедрата, за да предотврати прекомерното изнасяне и кръстосване на краката.
Вариант на това упражнение за укрепване както на глутеалните мускули, така и на абдукторите на бедрото (без тежест) е да се използва позицията на горен глутеален мост, при която коленете се разтварят едновременно (жабка), докато глутеалната област се свива.
След това плавно събираме коленете обратно до нивото на тазобедрените стави. Препоръчително е да се практикува срещу леко съпротивление (съпротивителна гума от плат или ръцете на терапевта, които леко се съпротивляват на движението на практикуващия).
Отново лопатките остават залепени за постелката през цялото време на упражнението. Обръща се внимание на диафрагменото коремно дишане (дишане встрани от долните ребра).
Препоръчва се консултация с терапевт, за да се направи терапията по-ефективна и да се избегнат грешки по време на упражненията. Терапевтът ще подготви упражнения, съобразени с пациента, неговата диагноза и целта на терапията.
Биологично лечение
Биологичното лечение е най-новият вид консервативно лечение. То не се използва често поради цената си.
То включва вземане на собствени стволови клетки от мазнини, които се инжектират директно в увредената става. Те имат способността да възстановяват, регенерират клетките и тъканите в организма.
Пациентите с артрит I и II степен субективно оценяват подобрението на здравословното си състояние във въпросници. 6 месеца след процедурата приблизително 65% от пациентите изпитват намаляване на болката и известно подобрение в подвижността на увредената става.
Лечението е толкова по-ефективно и има по-траен ефект, колкото повече се прилага в по-нисък стадий на артрозата.
Благодарение на напредъка в развитието и медицината се смята, че биологичната терапия може да бъде най-ефективната форма на лечение на остеоартрит в бъдеще.
Замяна на тазобедрена става
Ендопротезиране, смяна на тазобедрена става, е показано, когато състоянието не се е подобрило с консервативно лечение. Често се препоръчва при по-високи степени на артрит и силна болка.
Най-честата причина за смяна на тазобедрената става е коксартрозата.
Ендопротезите се изработват от титан, кобалт или хром. Тези материали имат дълъг експлоатационен живот. Съществуват два вида протези, а именно частични и тотални.
При частичното заместване се заменя увредената част на ставата. При тоталното заместване се заменят и двете части на ставните повърхности.
Съвременността предлага голям избор на импланти. Това позволява на лекарите да изберат подходящ вид ендопротеза за всеки вид увреждане.
Имплантите се разделят на:
- Циментирани
- нециментирани
- хибридни
Циментираното заместване с използване на костен цимент е по-гладко на повърхността и напълно натоварващо скоро след операцията. Недостатъкът е евентуалната подмяна. Впоследствие хирургът ще има по-труден достъп.
Поради това тя се използва главно при възрастни и неактивни пациенти.
Нециментираната протеза, от друга страна, е с грапава повърхност и стабилното ѝ закрепване настъпва постепенно. Недостатъкът е невъзможността за пълно натоварване скоро след операцията.
Въпреки това тя е лесен хирургичен вариант за евентуална замяна в бъдеще. Подходяща е за по-млади и по-активни пациенти.
При хибридните заместители всеки костен компонент се фиксира индивидуално по различен начин.
Възстановяване и усложнения
В повечето случаи възстановяването след тазобедрена артропластика е лесно и безболезнено. И пациентът, и терапевтът се стараят да осигурят възможност за пълноценно използване на "новата" става възможно най-скоро след операцията.
Пациентът може да изпита болезненост в мускулите около тазобедрената става в смисъл на мускулен дисбаланс. Това обаче може да се коригира сравнително бързо с подходяща рехабилитация. Тялото и заобикалящите го структури на ставата постепенно свикват с новата става.
Възможните усложнения са свързани с обща и местна анестезия, както и при други хирургични процедури. Местните усложнения са минимални, но възможни. Те могат да включват следоперативно разместване на ендопротезата, инфекция или нервно-мускулни нарушения на оперираната област.
Рехабилитацията започва веднага в деня на операцията. Тя се провежда с участието на физиотерапевти, като се използват помощни средства за рехабилитация, като например моторни шини, бягащи пътеки или овърбул и гимнастически топки.
Докато е изправен, пациентът се обучава да ходи с два френски бастуна по равна повърхност. След като това бъде овладяно, разстоянието постепенно се удължава и се преподава ходене по стълби.
През първите 6 седмици след операцията (от които приблизително 2 седмици в болница) протича процесът на адаптация и заздравяване на оперираната става. През това време пациентът не трябва да натоварва напълно крайника и трябва да ходи с помощта на патерици.
Чрез бавно натоварване на оперираната страна пациентът се отървава от патериците. Пациентът прави упражнения с физиотерапевт от деня на операцията в болницата и впоследствие по време на срещите в рехабилитационната клиника.
Резултатът е пълноценно завръщане към живота.